
Човешките херпесни вируси са групирани в три групи: алфа, бета и гама херпес вируси. Всеки от тях е изграден от двойна ДНК, капсид и плик с гликопротеинови шипчета по повърхността. Патогенезата на херпесната инфекция включва три възможности: първична инфекция, латентна инфекция и реактивация.
Алфа вируси:
Гама вируси:
Бета вируси:
В тази статия ще обърнем внимание на херпес симплекс вирус тип 1 (HSV-1) и тип 2 (HSV-2), т.к. са едни от най-често срещаните инфекции сред малки и големи. Те предизвикват първични и вторични ерупции от везикули и се срещат основно орофациално и генитално. За първи път са били описани още от Хипократ и Гален и е използвана гръцката дума herpes, която означава пълзене или лазене, чувството, което много пациенти описват като продром.
Херпес симплекс инфекциите са широко разпространени из целия свят и преминават през 4 етапа:
Пренасянето на херпес симплекс вирус може да се осъществи и през асимптоматичните периоди на virus shedding. Херпес симплекс вирус тип 1 (HSV-1) се пренася чрез директен контакт със заразена слюнка или други инфектирани секрети, докато тип 2 (HSV-2) се пренася основно по полов път. Вирусът се репликира в мукозо-кожния вход и оттам пътува по ретроградния аксон до дорзалния коренчев ганглий, където остава в латентно състояние до реактивация.
Първична инфекция: симптомите започват от 2-7 дни след среща с вируса. Често срещани продроми, които се забелязват, са общо неразположение, лимфаденопатия, анорексия и висока температура преди мукозо-кожните прояви, придружени от мравучкане, локализирана болка, горене и повишена чувствителност. Болезнени, групирани везикули на еритемна база, които могат да бъдат умбилицирани се появавят и прогресират до пустули, ерозии и улцерации и типичен скалопиран ръб. Появата на коричка и обратното развитие на лезиите продължава между 2-6 седмици. По подобен начин протичат рекурентните лезии, само че са по-малко на брой и с по-лека тежест и бързо се резорбират.
Повечето първични оро-лабиални инфектии са асимптоматични. Симптоматичните протичат като гингивостоматит при децата или фарингит и мононуклеозалайк синдром при по-големите. Устата и устните са основната локация. Може да доведат и до дисфагия и увеличено слюнчено отделяне.
Първичната и непървична генитална херпесна инфекция, освен асимптоматично, може да протече със силно болезнен ерозивен баланит, вулвит или вагинит. При жените инфекцията често обхваща и цервикса, глутеалната зона и перинеума и може да доведе до ингвинална аденопатия и дизурия. Системните оплаквания и усложнения са по-често при жените и са представени от екстрагенитални лезии, уринарна ретенция, асептичен менингит. Рецидивиращите инфекции са много по-чести при HSV-2, отколкото при HSV-1 и корелират директно с тежестта на първичната инфекция, като пристъпите могат да са 4-7-годишно и намаляват постепенно.
Други клинични изяви:
Извънкожни прояви:
HSV-1
HSV-2
Антивирусни средства, които влияят върху репликацията, например Acyclovir triphosphate превантира вирусната DNA синтеза чрез инхибиране на вирусната DNA polymerase. Основно се използват ацикловир, фамцикловир и валацикловир, които се дават по определени протоколи, в зависимост от това дали е оролабиална инфекция, генитална инфекция, в зависимост от възрастта на пациентите, локализацията и дали е първичен епизод или рецидив. Няма лицензирана ваксина срещу HSV, въпреки че има доста в развитие.
Причина за варицела и херпес зостер. За първи път варицелата е обособена като самостоятелно заболявание от другите детски шарки през 1767 г. от Heberden. Von Bokay през 1888 г. открива връзката между варицела и херпес зостер. VZV е разпространен широко в целия свят и 98% от човешката популация е серопозитивна. В ерата преди ваксинция >90% от децата <10 г. са преболедували от варицела. След 1995 г. разпространението на варицела е намаляло с над 85% с образуване на стаден имунитет. По принцип пациенти с история за варицела имат 20% шанс да развият херпес зостер. В много страни е въведена задължителна ваксинация срещу херпес зостер при възрастни над 65 г.
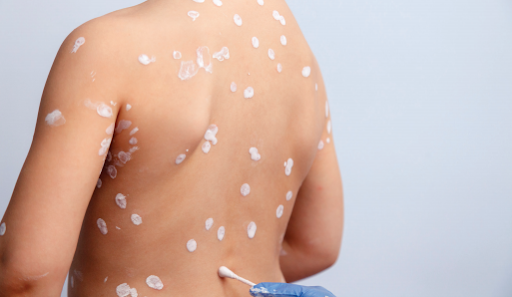
Варицела се предава по въздушно-капков път и директен контакт с везикуларната течност, като инкубационният период е между 11-20 дни. Варицелата е изключително заразна и над 90% от хората, живеещи в един дом се заразяват. Заразеният индивид е заразен 1-2 дни преди появата на обрива, докато се образуват корички.
При варицела първичната виремия се образува след началните 2-4 дни от вирусната репликация в регионалните лимфни възли. Следва вторична виремия с цикъл от вирусна репликация в ч. дроб, слезка и др. органи. През този период вирусът навлиза в епидермиса чрез засягане на капилярните ендотелни клетки и пътува след това от мукозо-кожните лезии до дорзално коренчевите ганглийни клетки, където остава в латентно състояние. Херпес зостер се появява при реактивация на латентния VZV, индуцирана от стрес, висока температура, травма, имуносупресия, радиация. По време на херпес зостер, вирусът продължава да се репликира в засегнатите доразлни коренцхеви ганглийни клетки и води до болезнен гангилонит. Невроналното възпление и последващата некроза водят до тежка невралгия, която се интензифицира, когато засегне последователно и сензорните нерви. За това е изключително важно пациентът да посети дерматолог при първа поява на лезиите и веднага да се започне антивирусна терапия. Течността от HZ везикулите може да се трансмитира на серонегативни индивиди и да доведе до варицела, но не и до херпес зостер, като процентът е само 15, в сравнение с >90 за варицела!
Варицела: продроми от лека температура, обща отпадналост и миалгия, последвана от ерупция от силно сърбящи, еритематозни макули и папули, които почват от скалпа и лицето и преминават към тялото и крайниците. Лезиите много бързо еволюират и за 12 ч. до прозрачни везикули, заобиколени от еритематозно хало, поетично изобразени в дерматологията като „капки роса върху листа от роза“. Везикулите могат да стигнат до стотици, обхващащи и оралната мукоза. По-старите везикули преминават в пустули и завършват еволюционно с корички, като индивидуалните лезии зарастват за 7-11 дни. Типичен признак за варицела е едновременно лезии във всички възможни стадии на развитие. Може да се наблюдава вторична бактериална инфекция. Много рядко има усложнения при здрави деца, ЦНС усложненията са под 1/1000 при тях и водят до енцефалит и Rye syndrome. Протичането на варицела при възрастните е много по-тежко, с остава-
не на белези и пневмония. Варицелата при бременни през първите 20 седмици може да доведе до 3% риск от congenital varicella syndrome-varicella embryopathy.
Херпес зостер: реактивация на вируса може да настъпи по всяко време след изкарване на варицела. При >90% от пациентите започва с продром от сърбеж, мравучкане, повищена чувствителност, болка, която може да имитира инфарктната болка, болка от зъбобол или остър корем в зависимост кой дерматом е засегнат. Тези симптоми понякога настъпват без лезии, т. нар. феномен – zoster sine herpete. По-голяма част от пациентите развиват болезнена ерупция от групирани везикули върху еритемна база в дерматомна дистрибуция, като могат да засегнат няколко дерматома. Понякога едематозни папули и плаки могат да бъдат видяни преди везикулите и след това да прогресират до пустули, були и най-накрая до образуване на крусти. С увеличаване на възрастта или с намаляване на имунитета пораства и риска от усложнения и остатъчна постхерпетична невралгия.
Varicella – всякакъв везикуларен вирусен екзантем
Херпес зостер
Варицела
Симптоматично с антипиретици, антихистамини и локално с каламин. Започнат до 24-72 ч. Аcyclovir намалява тежестта и продължителността на заболяването. Има точно определни протоколи за антивирусни средства при имунокомпреметирани пациенти. При бременни се администрира интрамускулно Varicella zoster immune globulin до 96 ч. със срещата с варицела. Протекцията действа около 3 седмици. Разрешената от 1995 г. жива атенюирана VZV-Oka strain ваксина е много ефективна със серопозитивност >85% при първа доза и >99% след втора доза, обикновено се дава на 12-15 м. първа доза и 4-6 г. – втора доза. Тези деца много по-рядко развиват варицела или херпес зостер през техния живот.
Херпес зостер
Антивирусната терпия трябва да бъде започната през първите 72 ч. от образуването на лезиите, но има полза дори и до 7 дни след това. Отново се използват acyclovir, famciclovir и valacyclovir, следвайки точно определни протоколи. Малка доза от трициклични антидепресанти демонстрира голяма ефективност при пациенти, които развиват постхерпетична невралгия, и действат по механизъм, различен от антидепресивния. Габапентин е ефективен срещу болка и проблемите със съня при тези пациенти. Капсаицин локално, лидокаин, ЕМЛА също показват силен ефект, и са средство за избор при тях също. Жива атенюирана ваксина при пациенти над 65 години е с доказана ефективност като профилактика при тези рискови пациенти. Има и други ваксини, които са в развитие и ще бъдат нови възможности за профилактика.